表皮水疱症について
表皮水疱症の診断
出生時または新生児期に、外力が加わった部位に水疱やびらんが繰り返し生じる場合は、表皮水疱症(EB)を疑います1, 2。診断の流れは下図を参照してください。
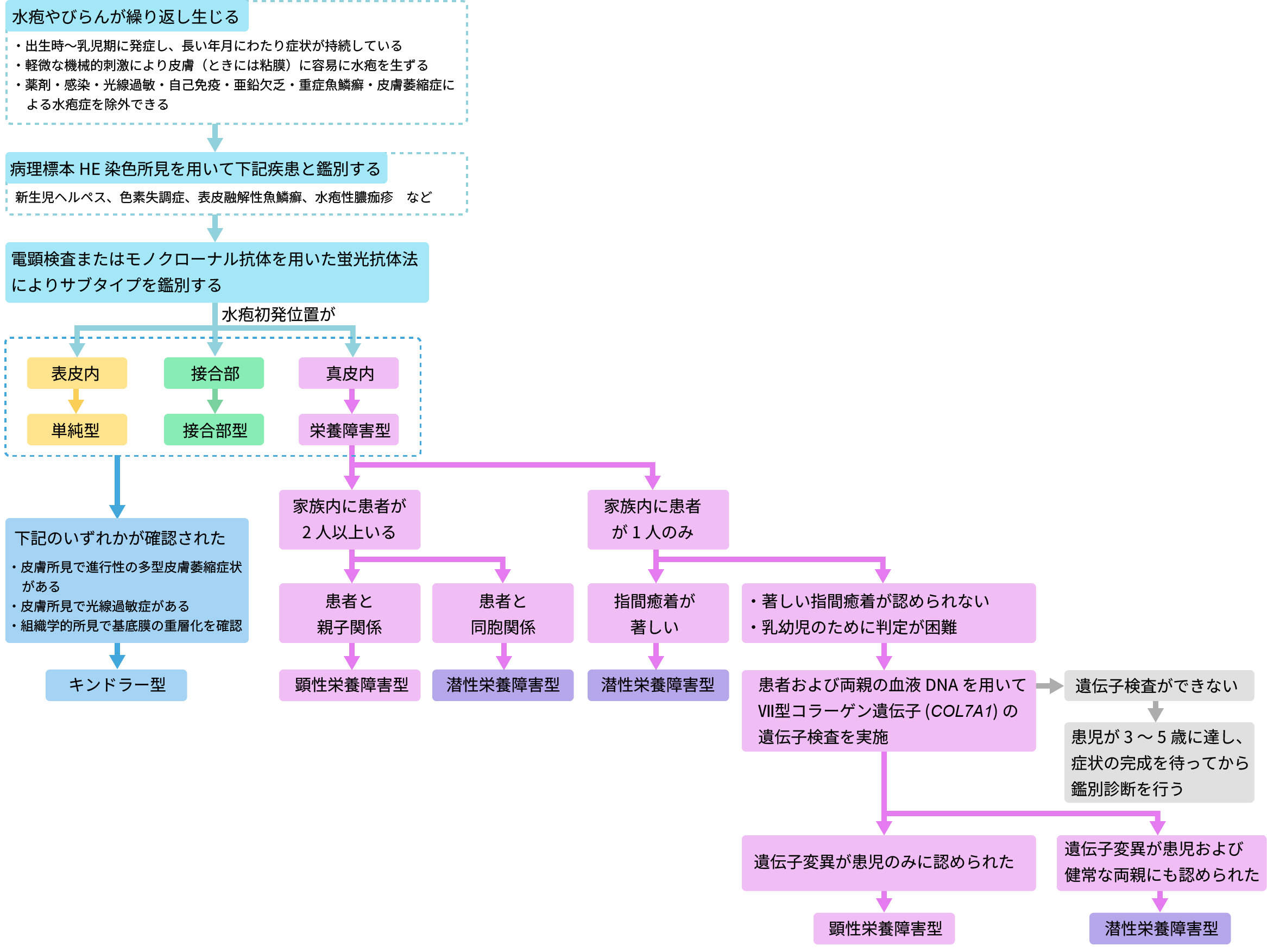
難病情報センター(https://www.nanbyou.or.jp/entry/5339の<診断基準>を参考に作図
拡大図を表示する鑑別疾患2
主な鑑別疾患には、①新生児ヘルペス、②色素失調症、③表皮融解性魚鱗癬、④水疱性膿痂疹が挙げられます。①は母体に陰部ヘルペスの発症歴があるか、発熱など全身症状の有無、ウイルス抗原の検出などで判断します。②はBlaschko線に沿った水疱の分布や、好酸球性海綿状態を伴う皮膚の病理組織学的所見で区別します。③は出生時のコロジオン膜の有無や、顆粒変性を伴う病理組織学的所見で判断し、④は棘融解を伴う病理組織学的所見で鑑別します。
上記の鑑別を確実に行い、病型を診断します。そのためには、皮膚生検による病理組織学的検査が必須です。生検した検体に対しては、通常のHE染色標本観察に加えて、蛍光抗体法による基底膜構成タンパクの免疫染色や電子顕微鏡観察も行います。これらの検査結果と臨床症状を総合して、主要な4つの病型まで診断することができます。
重症型の場合は、患児の予後予測、次に生まれる子どもが罹患する可能性評価などのために、遺伝子検査を行うことが望まれます。現在は遺伝子検査が保険適用となっており、遺伝子検査を先行させることも可能です。なお、皮膚生検時の標本採取方法については、石河ら(2017)2の報告を参考にしてください。
病理標本HE染色所見
鑑別疾患を除外する目的で行います。なお、HE染色によってEBの病型を区別することはできません2。
モノクローナル抗体を用いた蛍光抗体法
Ⅶ型コラーゲン、ⅩⅦ型コラーゲン、BP230、プレクチン、α6インテグリン、β4インテグリンといった抗原に対するモノクローナル抗体を用い、患者の皮膚凍結切片を蛍光抗体法で染色し、観察します。これらの抗体はいずれも、基底膜部に一致する線状の陽性所見を示すのが基本です。責任タンパクの蛍光の有無やその減少の程度、および水疱と各基底膜タンパクとの位置関係を確認することで、主要な栄養障害型表皮水疱症(DEB)、単純型表皮水疱症(EBS)、接合部型表皮水疱症(JEB)の3つの病型を同定できます2。
電子顕微鏡検査法(電顕検査)
電子顕微鏡検査では観察可能な領域が非常に限られているため、水疱の辺縁部を正確に確認することが重要になります。最も重要なのは水疱形成レベル(解剖学的な深さ)を正確に評価することです。加えて、ケラチン凝集の有無、ヘミデスモソームの構造および数の異常、係留線維(アンカリングフィブリル)の構造および数の異常などを評価することで病型を鑑別します2。
遺伝子検査
正確な病型診断をくだすために極めて有用です2, 3。特に重症型では、患児の予後予測や次子の再発リスクの算出、さらには出生前診断の可能性を検討する必要があります。そのため、遺伝子検査の実施が望まれます。検査は患者さんやご家族に十分な説明を行い、同意を得たうえで実施する必要があります。
参考文献
- 1)石河 晃. 皮膚科. 2024 ; 5(1) : 15-21.
- 2)石河 晃, 吉田憲司. 皮膚科の臨床. 2017 ; 59(6) : 822-829.
- 3)石河 晃. 日臨皮会誌. 2011 ; 28 : 445-448.
- 監修
- 石河 晃(いしこう あきら)先生
東邦大学 皮膚科学 表皮水疱症再生治療学講座 教授